
腰椎椎間板ヘルニアの診断
単独で感度・特異度ともに高く診断に直結する検査手技や検査方法は存在しない。よって診断には、的確な問診・患者背景や身体所見・画像所見などを組み合わせて総合的に診断することが重要¹⁾とされています(図1)。
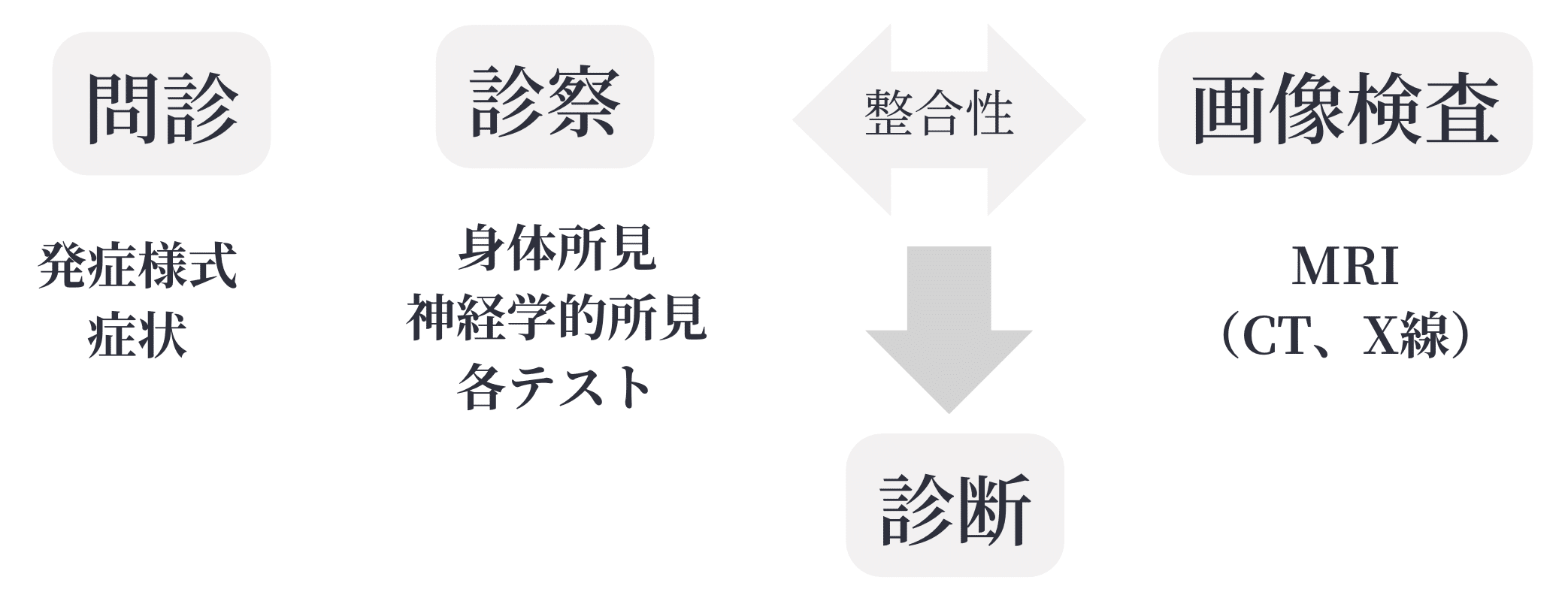
図1 腰椎椎間板ヘルニアの診断プロセス
腰椎椎間板ヘルニアには、4つの特徴的な病歴があります。
【腰椎椎間板ヘルニアに特徴的な病歴²⁾】
・下腿に放散する疼痛
・神経根デルマトームに一致する疼痛
・咳・くしゃみによる疼痛の悪化
・発作性疼痛
咳・くしゃみによる下肢痛の悪化は椎間板ヘルニアを示唆する重要な病歴³⁾とも言われています。
また、若年者においては、体幹前屈制限、ハムストリングスの短縮、ヘルニア存在側凸の側弯が特徴的な臨床所見として挙げられています⁴⁾。
腰椎椎間板ヘルニアの身体所見と疼痛誘発テスト
腰椎椎間板ヘルニアの診察¹⁾では、下肢伸展挙上テスト(SLRT)、交差SLRテスト、大腿神経伸展テスト(FNST)、下肢痛放散領域(患者申告)、感覚障害領域(デルマトーム分布)、徒手筋力テスト、深部腱反射(低下/消失、左右差)などが評価されます。
下肢伸展挙上テスト(SLRT、図2)
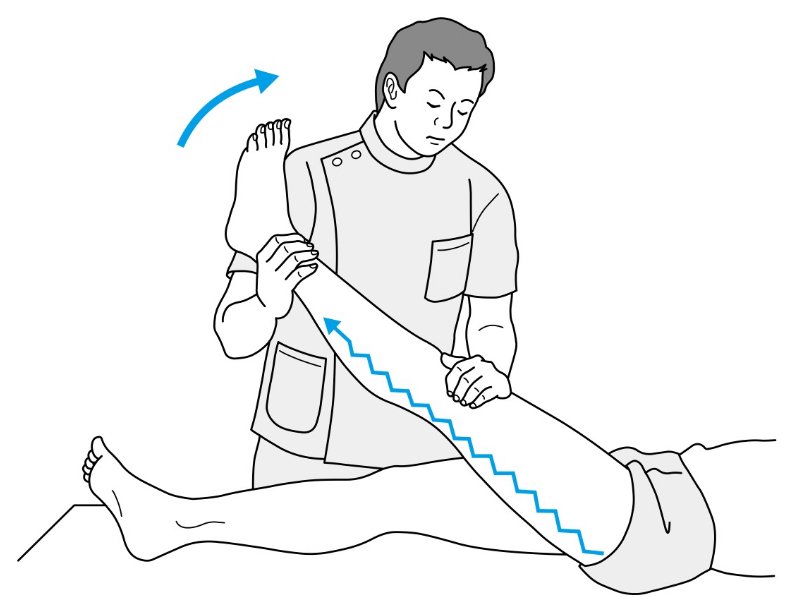
図2 SLRT
5)より画像引用
【検査方法】
対象者は背臥位となります。検査者は、検査側下肢の膝関節を完全伸展位で固定したまま股関節を屈曲していきます。
【判定】
SLRのROMが70〜80°以下の範囲で大腿後面〜膝窩部に坐骨神経症状が生じると陽性⁶⁾です。
【結果の解釈】
第5腰椎神経根や第1仙骨神経根に圧縮ストレスをかけることで、坐骨神経痛を誘発しています⁷⁾。特に若年者の腰椎椎間板ヘルニアでは高率で陽性になる¹⁾とされています。
症状が誘発される角度によって、病変が異なる⁸⁾とされています(図3)。
