
🔻新・臨床WEBサービス「forPT ONLINE」無料体験実施中!🔻
椎間板の機能解剖学
椎間板の解剖
椎間板は、中心部の髄核と周辺を囲む繊維輪の2つの要素から構成されます。椎間板の上端と下端にはそれぞれ、脊椎端板と呼ばれる椎体と椎間板を隔てる軟骨層が存在します(図1)。
椎間板の主な機能は、椎体間の動きを生み出し、椎体間に負荷を伝えることです。
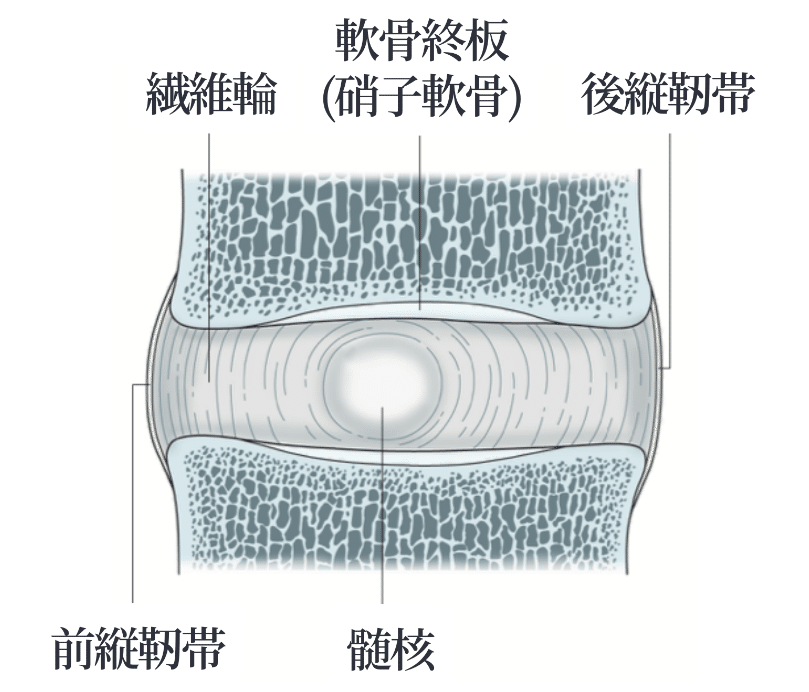
図1 椎間板の構造
1)より画像引用一部改変
髄核は、圧迫を受けて風船のように変形し、あらゆる方向に圧力を伝えます。繊維輪とともに体重支持に寄与します。
繊維輪は、10〜20枚のコラーゲン繊維が層板として連なった構造となっています。短時間の荷重であれば繊維輪だけでも十分な体重支持が可能²⁾ですが、持続的な荷重により押しつぶされてしまうため、容積の圧縮を受けない髄核が付加的な支持機構を提供しています³⁾。
脊椎端板は、厚さ0.6〜1mmの軟骨層であり、髄核の全体と繊維輪の一部を覆っています。髄核からの圧力は、負荷の一部を脊椎端板が椎体に伝えます。また、繊維輪が潰れるのを防ぐ役割があります。
椎間板の成分
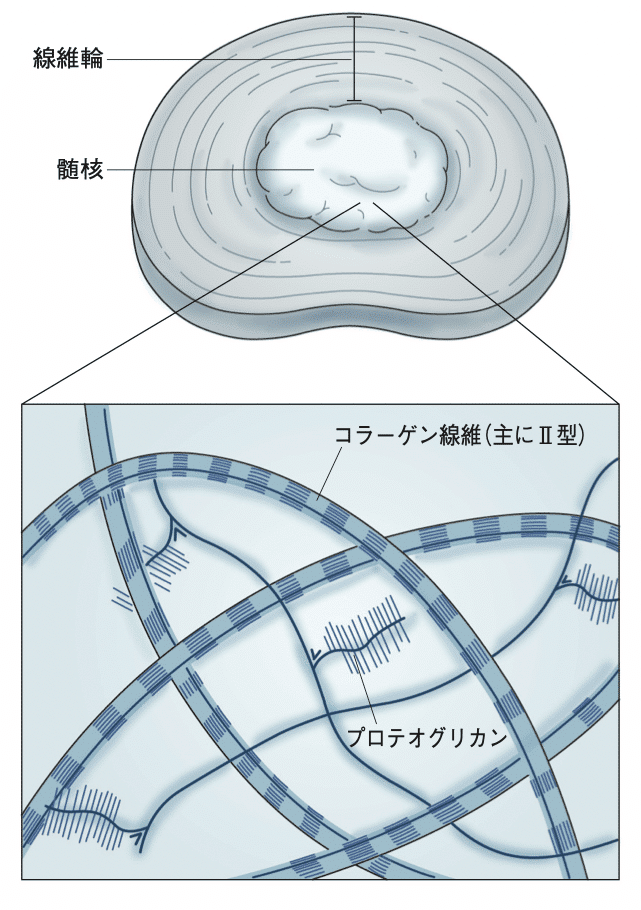
図2 椎間板の成分
1)より画像引用
髄核の主な成分は、水分、プロテオグリカン、コラーゲン繊維です(図2)。水分が約70〜90%³⁾を占めますが、年齢により割合は異なります。
髄核に流体特性を与えているのは水分であり、プロテオグリカンが厚さ、コラーゲン繊維が粘性に関連します。
繊維輪の主な成分は、水分とコラーゲン繊維であり、層板の隙間にはプロテオグリカンで満たされています(図2)。水分は約60〜70%を占める³⁾とされています。
脊椎端板の主な成分は、プロテオグリカンとコラーゲン繊維³⁾です。椎体に近い部分では、より多くのコラーゲン繊維を含み、髄核に近い部分ではプロテオグリカンと水分を多く含みます。
荷重における椎間板の歪み
脊柱の前方を圧迫する(屈曲を模倣)と髄核は後方移動し、後方繊維輪に剪断ストレスが生じます⁴⁾(図3)。
脊柱の後方を圧迫する(伸展を模倣)と髄核は前方移動し、前方繊維輪に剪断ストレスが生じます⁴⁾(図3)。
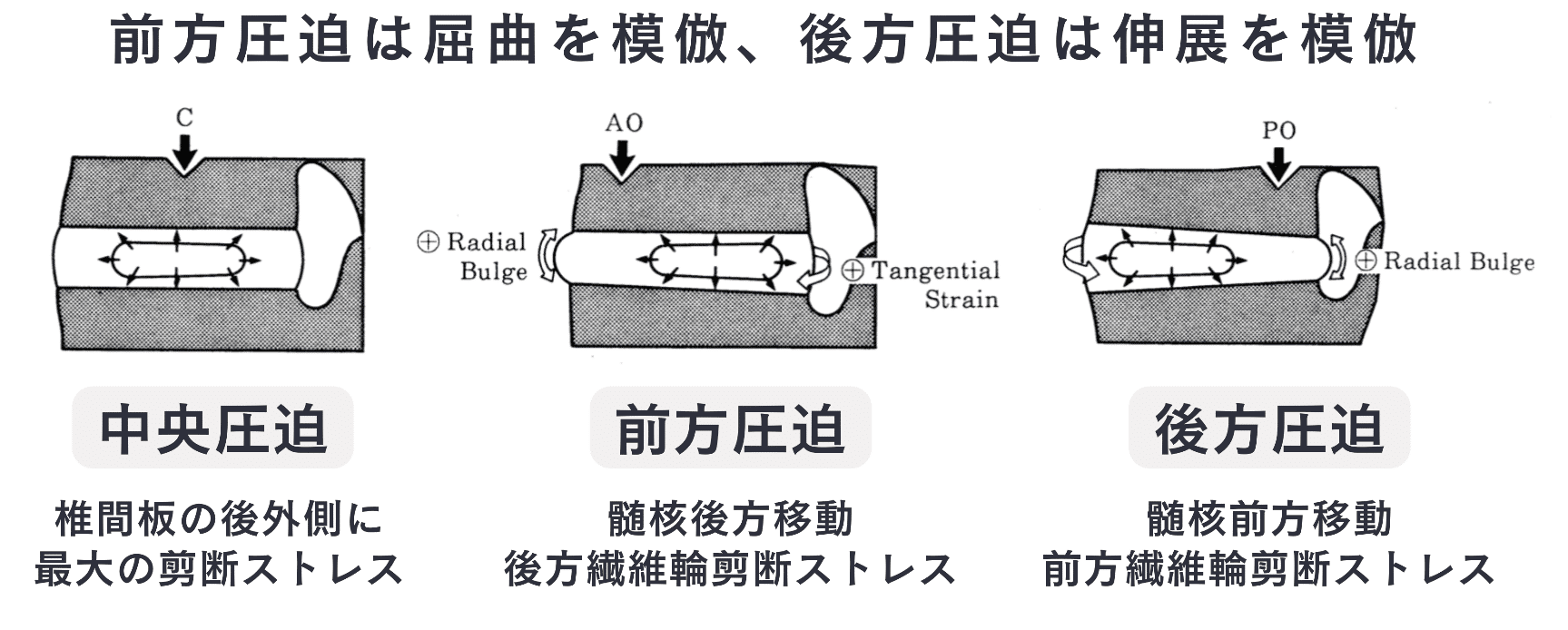
図3 荷重における椎間板の歪み
4)より画像引用
椎間板変性の分類
椎間板変性の分類には、Pfirmannの分類⁵⁾があります。髄核の構造、髄核と線維輪の区別、信号変化と椎間板の高さで5つのグレードに分類されます(図4、5)。
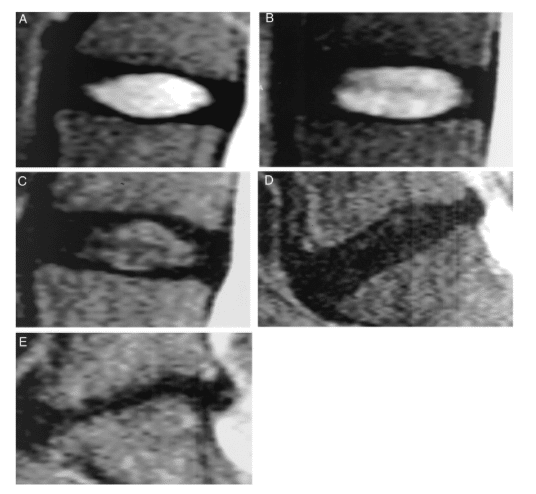
図4 Pfirmannの分類
5)より画像引用

図5 Pfirmannの分類
6)より画像引用
加齢に伴う椎間板変性
加齢により椎間板の髄核と繊維輪がより線維化し非酵素的糖化(酸化ストレス)の結果、椎間板全体が褐色になります⁷⁾(図6、7)。
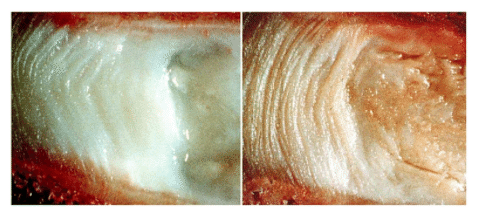
図6 典型的な椎間板
(左:20-30歳、右:50-60歳)
7)より画像引用

図7 グレード別の椎間板変性
8)より画像引用
椎間板変性における水分の再吸収
椎間板の回復において動的安定化システム(Dynamic Stabilization Systems: DSS、図8)は、椎間板にかかる圧力を減少させ、適度な機械的ストレッチを提供することにより椎間板の水分の再吸収を促進し、変性の進行を遅らせる可能性がある⁹⁾とされています。DSSを行った199症例のうち、55症例の椎間板に水分の再吸収が観察され、その水分補給率は27.6%⁹⁾と報告されています。
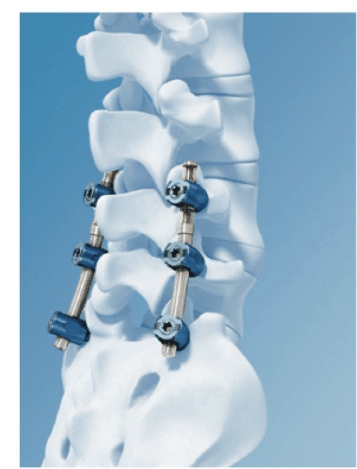
図8 動的安定化システム(Dynamic Stabilization Systems: DSS)
10)より画像引用
